阳光透过病房窗户洒下暖光,80岁的王爷爷(化名)坐在床边整理衣角,准备在家人搀扶下到走廊散步。他呼吸平稳、面色红润,很难想象这位精神矍铄的老人几天前还在生死线上挣扎。从呼吸衰竭到顺利康复,这一转变得益于河南科技大学第一附属医院(以下简称河科大一附院)多学科团队的紧密协作,更离不开“无管化”麻醉技术在高危重症患者中的创新应用。
高龄患者命悬一线
治疗陷入两难困境
王爷爷因“咳嗽、咳痰、胸痛伴呼吸困难”紧急入院。家属介绍,2天前,老人因氧合功能差在当地医院进行气管插管和呼吸机辅助呼吸,但氧合指标持续恶化,医生建议行ECMO(体外膜肺氧合)治疗,被家属拒绝后,转至河科大一附院开元院区寻求救治。
胸部CT检查结果触目惊心:左侧肺门被肿物完全堵塞,左肺整体肺不张实变,右肺部分支气管狭窄,左侧胸腔多发积液,右肺存在间质性炎性渗出,纵隔明显左偏。更严峻的是,老人既往患有慢性阻塞性肺疾病等多种基础病,身体耐受能力非常差,给治疗带来巨大挑战。
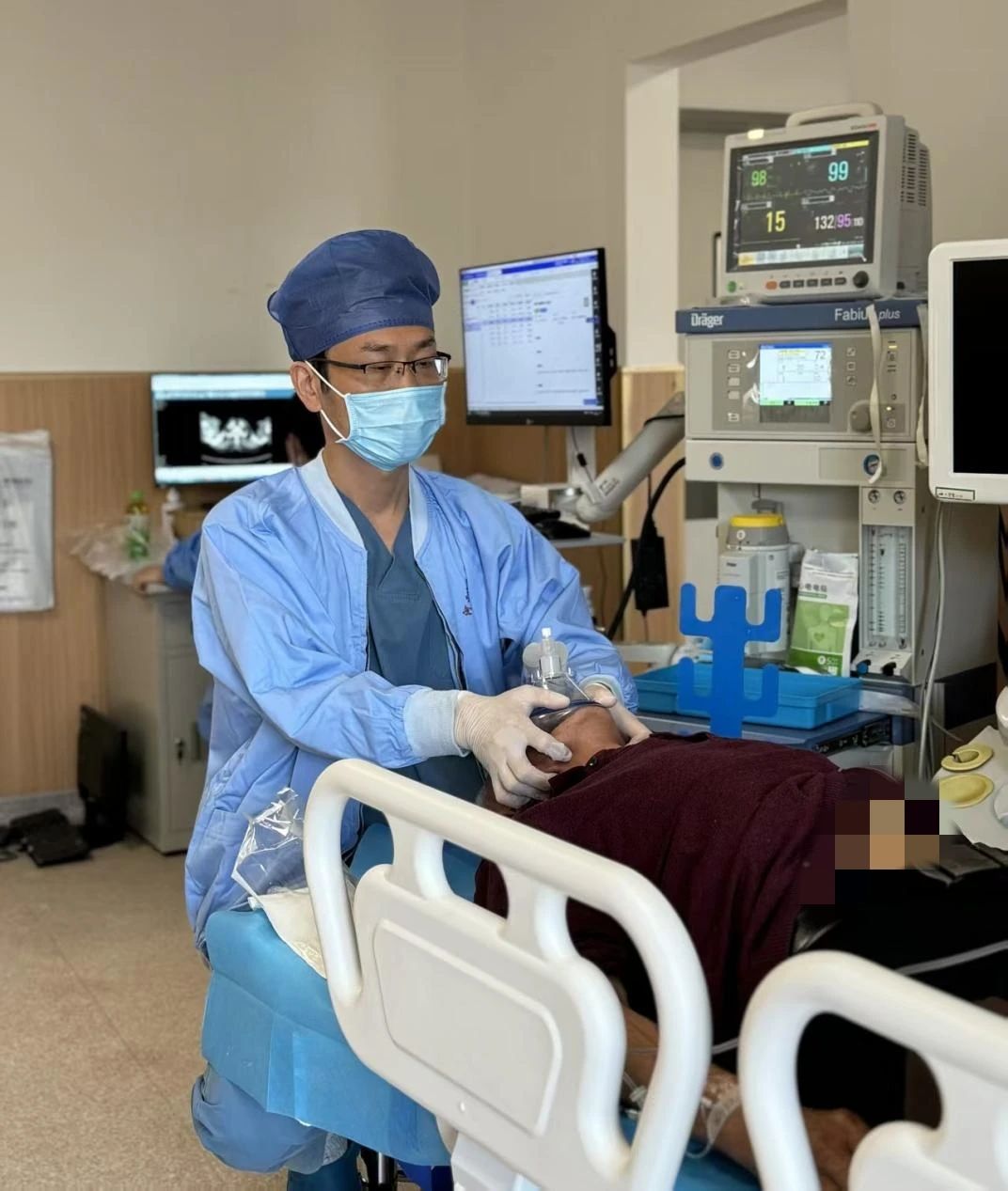
接到麻醉会诊申请后,开元院区麻醉科副主任医师马立刚立即查看患者。当时王爷爷处于半卧位,精神萎靡呈嗜睡状态,即便面罩高流量吸氧,血氧饱和度也仅维持在90%。查体显示:患者呈桶状胸,左侧胸廓活动完全消失,左肺叩诊呈实音,右肺叩诊呈过清音,左肺未闻及呼吸音,右肺呼吸音低。血气分析显示:氧合指数163mmHg、氧分压65.3mmHg,各项指标均提示病情危重。
“患者高龄、缺氧严重且合并多种基础病,麻醉和手术风险极高。”马立刚第一时间与肿瘤微创诊疗中心副主任(主持工作)董彩红、主治医师袁小志沟通了解手术流程和手术指征。董彩红表示,内镜下手术治疗刻不容缓,当前最紧迫的任务是迅速解除气道梗阻,为患者打通“生命通道”。同时,术中必须时刻警惕肿瘤出血、气道穿孔等风险,每一步操作都需精准把控,确保在缓解危急状况的同时,最大限度保障患者安全。马立刚及时向麻醉科主任谢小娟汇报了患者情况及初步分析。
创新采用“无管化”技术
多学科协作精准施治
面对这一棘手情况,谢小娟组织麻醉科团队反复研讨,最终决定采用“无管化”麻醉技术。“该技术能保留患者自主呼吸,避免气管插管对狭窄气道的刺激,对患者心肺等麻醉干预最小,非常适合患者目前的身体状况。”谢小娟解释道。
术前,麻醉科团队先为王爷爷实施了“利多卡因雾化及环甲膜穿刺”技术,提高其对内镜刺激的配合度,也为术中经气管镜局部给药、减少静脉全麻药物用量做好准备;术中,麻醉团队采用喉罩通气、静脉维持麻醉的方式,全程动态监测患者生命体征,并根据手术进程精准调整氧流量和氧浓度——做到既满足氩气刀热凝固治疗的氧浓度要求,又确保患者血氧饱和度稳定在安全范围。
手术台上,董彩红与袁小志则专注于手术操作,凭借精湛技术,通过氩气刀热凝固治疗精准止血,彻底消融新生物,并以生理盐水清理堵塞的脓血痰。手术全程将氧浓度控制在30%~40%,热凝固治疗间歇及时给予高流量供氧,确保血氧饱和度始终维持在90%以上,整个手术过程患者血流动力学始终很平稳,2个小时后手术顺利完成。
术后恢复超过预期
创新技术拓展治疗边界
手术结束后,王爷爷的呼吸困难症状迅速缓解,血氧饱和度升至 95%以上。支气管镜检查显示,左侧主支气管通畅,肺复张效果明显。随后,王爷爷转入麻醉重症监护治疗病房(AICU)继续观察治疗。
经过一段时间康复,王爷爷情况持续好转。胸部DR检查显示,双侧胸廓对称,双肺纹理清晰,虽左中下肺野可能存在少量炎性渗出,但整体状况向好。目前,王爷爷呼吸正常,咳嗽减轻,仅少量咳痰,已能自行下床活动,未出现缺氧、脑水肿等并发症。
此次成功救治,不仅展现了河科大一附院开元院区麻醉科在高龄、危重患者诊疗中的技术实力,更凸显了多学科协作的核心价值。“无管化”技术与“内镜下微创手术”技术的联合应用,为无法耐受传统手术的晚期肺部肿瘤患者开辟了新的治疗路径,也为提升重症患者生存质量提供了有力借鉴。
专家名片

谢小娟副主任医师
河南科技大学第一附属医院开元院区麻醉科主任
坐诊时间:周二全天(门诊2号楼2楼B区2诊室)
擅长:胃肠、心胸、五官、骨科、脑外等各种外科手术麻醉以及无痛胃肠镜、微创内镜手术等无痛舒适化麻醉和围术期急性疼痛管理、麻醉后重症监测诊疗、顽固性失眠、癌痛等慢性疼痛诊疗,在老年、小儿、各种急危重症患者麻醉诊疗方面经验丰富。

马立刚副主任医师
河南科技大学第一附属医院开元院区麻醉科
擅长:胃肠、泌尿、创伤、脑外等外科手术麻醉以及肿瘤微创内镜手术等无痛舒适化麻醉,熟练掌握围术期患者疼痛管理、重症监护和器官保护,特别是在肿瘤患者麻醉诊疗方面经验丰富。
(谢雅敏 梁靓)
意见反馈
×